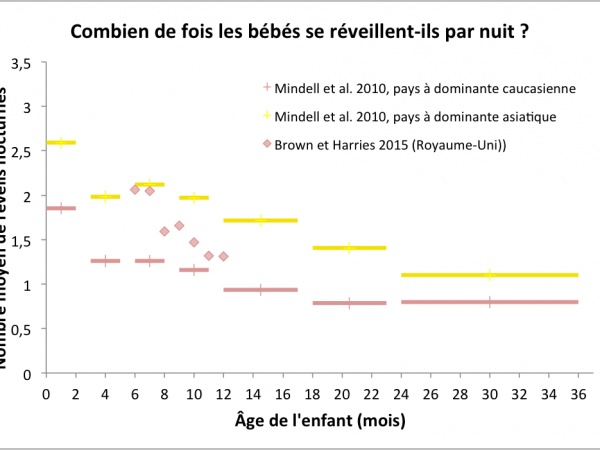
Voici enfin la partie attendue par chaque parent en manque de sommeil : que peuvent faire les parents pour aider bébé à faire ses nuits ? Les chercheurs ont testé l’efficacité de plusieurs méthodes d' »entraînement au sommeil ». On peut imaginer différentes mesures de l’efficacité d’une méthode, comme le délai entre le coucher et l’endormissement, ou encore le temps total d’éveil pendant la nuit. La mesure d’efficacité utilisée ci-dessous est le nombre de réveils nocturnes, car (i) celui-ci a été mesuré dans la plupart des études, et (ii) selon mon expérience personnelle, de nombreux réveils de courte durée sont plus difficiles qu’un seul long réveil. Notons que les nombres de réveils mentionnés dans cet article sont en général ceux rapportés par les parents — il est possible que le bébé se soit réveillé plus souvent et se soit rendormi tout seul sans pleurer.
Les effets à long terme, positifs ou négatifs, des méthodes d’entraînement au sommeil sur des variables autres que le sommeil (comme les problèmes de comportement, le stress chronique ou la qualité de l’attachement) seront discutés dans la partie 4. Ici, je me concentre sur l’efficacité à court et moyen terme sur la fragmentation du sommeil.
Je présente ci-dessous les études qui n’impliquaient pas de solution médicamenteuse et dans lesquelles l’âge moyen des enfants était compris entre 6 et 12 mois (l’entraînement au sommeil n’est pas généralement pas considéré comme approprié avant l’âge de 6 mois). Les méthodes testées étaient les suivantes :
• Coucher l’enfant avant qu’il ou elle ne soit complètement endormi(e)
• Extinction
• Extinction graduée de type I
• Extinction graduée de type II, également connue sous les noms d’extinction progressive, réconfort contrôlé, pleurs contrôlés, méthode 5-5-5 ou 5-10-15, ou encore « ferbérisation » (c’est la méthode que nous avons utilisée avec notre fille),
• Extinction avec présence parentale, également appelée « camping » ou encore estompement de la présence parentale,
• Réduction du délai d’endormissement (« bedtime fading », en anglais).
Coucher l’enfant avant qu’il ou elle ne soit complètement endormi(e)

La logique qui sous-tend cette recommandation est que les parents favoriseraient par inadvertance les réveils nocturnes lorsqu’ils aident activement le bébé à s’endormir, en le gardant dans les bras, en le berçant ou en le nourrissant. Le bébé établirait alors une association apprise entre la présence des parents et l’endormissement. C’est ce que l’on appelle une association d’endormissement (« sleep-onset association »). En conséquence, quand le bébé se réveille pendant la nuit, il ou elle désire les mêmes circonstances — en l’occurrence, une présence parentale — pour se rendormir (Adair et al. 1992).
Pour tester cette hypothèse, Robin Adair, du Boston City Hospital, et ses collaborateurs ont comparé deux grands groupes de nourrissons suivis au Lahey Clinic Medical Center (Burlington, Massachusetts, Etats-Unis). Dans le groupe « intervention » (164 nourrissons), les parents ont reçu un feuillet d’information sur les associations d’endormissement lors de la visite du quatrième mois. Quelques jours avant la visite du sixième mois, les parents ont reporté les temps de sommeil du bébé sur un graphique, et en ont discuté avec le pédiatre le jour de la visite. Dans le groupe « contrôle » (128 nourrissons), les parents n’ont pas reçu d’information spécifique sur les associations d’endormissement. Les deux groupes ont été comparés à l’occasion de la visite du neuvième mois.
Presque deux fois plus de bébés avaient un sommeil fragmenté dans le groupe « contrôle » (27% des bébés) que dans le groupe « intervention » (14% des bébés).
A 9 mois, les bébés du groupe « intervention » se réveillaient significativement moins souvent (0.36 réveils par nuit en moyenne) que les bébés du groupe « contrôle » (0.56 réveils) (Adair et al, 1992). En définissant le sommeil fragmenté comme plus d’un réveil par nuit, presque deux fois plus de bébés avaient un sommeil fragmenté dans le groupe « contrôle » (27% des bébés) que dans le groupe « intervention » (14% des bébés). L’information donnée aux parents du groupe « intervention » avait été présentée comme une suggestion plutôt que comme un impératif, donc les chercheurs ont demandé à ces parents s’ils étaient ou non effectivement présents lorsque leur bébé s’endormait. Plus de parents laissaient le bébé s’endormir seul dans le groupe « intervention » (79%) que dans le groupe « contrôle » (67%), ce qui suggère que certains parents ont suivi la recommandation. Dans le groupe « intervention », seuls 9% des parents qui avaient suivi la recommandation ont fait état d’un sommeil fragmenté, contre 31% des parents qui n’avaient pas suivi la recommandation.
Le conseil de coucher l’enfant avant qu’il ou elle ne soit complètement endormi(e) est donc soutenu par des résultats empiriques solides. C’est donc un conseil précieux — peut-être le conseil le plus précieux — pour les parents de très jeunes nourrissons, pour réduire les risques de futurs problèmes de sommeil. Ma propre expérience tend à confirmer cela. J’ai suivi ce conseil pour mon second bébé presque systématiquement (presque, parce que je voulais quand même profiter de temps en temps de la sensation merveilleuse de ce petit être confiant s’endormant sur mon épaule !), et nous n’avons pas eu à faire face aux nuits terribles que nous avons vécues avec sa grande soeur.
Ceci étant dit, si votre bébé a déjà plus de 6 mois et a pris l’habitude de s’endormir en votre présence, ce conseil seul ne vous dit pas comment réagir quand il pleure parce que vous avez essayé de le laisser s’endormir seul pour la première fois. Quand les problèmes de sommeil sont là, que peut-on faire ?
Extinction
Méthode également appelée : indifférence feinte systématique.
En anglais : unmodified extinction, systematic ignoring, « crying it out ».

« Sorry we’re closed » par Joeannenah | Flickr
L’extinction est une méthode que beaucoup de parents et de professionnels trouvent très difficile à appliquer. Dans cette méthode, les parents couchent l’enfant à une heure donnée puis ignorent l’enfant jusqu’à une heure prédéfinie le lendemain matin, sauf s’ils suspectent une maladie ou un danger. Dans ce cas, ils vérifient si l’enfant va bien, en silence et avec un minimum de lumière.
Cette méthode a été testée en 1990 sur 7 nourrissons âgés de 8 à 20 mois, par Karyn France et Stephen Hudson, de l’université de Canterbury (Christchurch, Nouvelle-Zélande). Les parents devaient appliquer la méthode pendant quatre semaines, sauf si l’enfant était malade, auquel cas l’intervention était suspendue jusqu’à la disparition des symptômes. Après cette phase d’intervention venait une phase de maintenance, dans laquelle les parents avaient consigne de venir voir l’enfant si il ou elle appelait, mais de quitter immédiatement la pièce s’il n’y avait pas de raison valable pour cet appel (comme une maladie). Si des réveils nocturnes recommençaient à se produire plus d’une ou deux fois par semaine, les parents devaient alors reprendre la phase d’intervention.
En moyenne, les enfants de cette étude se réveillaient 3.31 fois par nuit avant l’intervention (plage : de 1.36 fois à 5.14 fois selon les enfants). Après les quatre semaines d’intervention, le nombre moyen de réveils par nuit est tombé à 0.83 (plage : de 0.34 à 1.68) (France et Hudson, 1990). Pour tous les enfants sauf l’enfant n°3 (pour qui le programme avait été suspendu pour cause de maladie), la baisse du nombre de réveils a été marquée et durable. En effet, 3 mois après l’intervention, le nombre moyen de réveils nocturnes était de 0.45 par nuit (plage : 0.00 à 1.23 selon les enfants). Deux ans après l’intervention, il était de 0.16 réveils par nuit (plage : 0.00 à 0.50). De plus, les réveils n’étaient pas seulement moins fréquents, ils étaient aussi devenus beaucoup plus courts : 50.3 minutes en moyenne avant l’intervention, 17.1 minutes après quatre semaines, 7.1 minutes après trois mois, et 2.8 minutes après deux ans (France et Hudson, 1990).
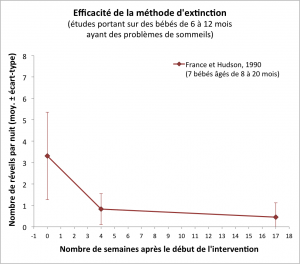
Cette étude appuie donc l’efficacité de la méthode d’extinction. Cependant, plusieurs limites doivent être notées. Premièrement, cette étude reposait sur un échantillon très petit, de 7 bébés seulement. Deuxièmement, l’étude n’avait pas de groupe « contrôle », c’est-à-dire pas de groupe de bébés simplement suivis sans intervention. En l’absence d’un tel groupe contrôle, on ne peut pas exclure que la simple maturation des enfants, plutôt que l’intervention des parents, ait été responsable de l’amélioration du sommeil. Troisièmement, comme remarqué par Lawton et collaborateurs (1991), « des récits anecdotiques suggèrent que de nombreux parents ont essayé de résoudre les problèmes de sommeil en laissant l’enfant pleurer, mais se sont ensuite trouvés incapables de supporter le comportement intense et prolongé qui s’en est ensuivi » [ma traduction]. Plusieurs variantes plus douces de la méthode d’extinction ont donc été proposées et testées.
Extinction graduée de type I
Dans cette première version plus douce de la méthode d’extinction, les parents viennent immédiatement lorsqu’ils entendent leur enfant pleurer, mais restent de moins en moins longtemps. Une phase préliminaire consiste à noter sur deux semaines la durée de chaque période d’attention parentale après un réveil nocturne. On calcule ensuite la durée moyenne D d’une période d’attention parentale. Dans la phase d’intervention proprement dite, la durée d’une période d’attention parentale est réduite d’un septième tous les quatre jours, jusqu’à atteindre 0 minutes après 28 jours. Ainsi, une période d’attention parentale durera :
| Nuits | Durée de la période d'attention parentale après un réveil nocturne |
|---|---|
| 1 à 4 | D minutes |
| 5 à 8 | D*6/7 minutes |
| 9 à 12 | D*5/7 minutes |
| 13 à 16 | D*4/7 minutes |
| 17 à 20 | D*3/7 minutes |
| 21 à 24 | D*2/7 minutes |
| 25 à 28 | D*1/7 minutes |
| 29 et suivantes | 0 minutes |
Après ces 28 jours d’extinction graduée, les parents appliquent la méthode d’extinction de base pendant au moins deux semaines, jusqu’à ce qu’il n’y ait plus d’amélioration évidente.
Cette méthode a été testée en Nouvelle-Zélande par by Carolyn Lawton et ses collaborateurs, sur un petit échantillon de 6 nourrissons, âgés de 6 à 14 mois (Lawton et collaborateurs, 1991). Juste après l’intervention, seuls trois des six bébés se réveillaient nettement moins souvent la nuit, tandis que pour les trois autres, le changement observé était minime ou nul. Cependant, deux mois plus tard, donc environ quatre mois après le début de l’intervention, le nombre de réveils par nuit était compris entre 0 et 1.14 selon les enfants (avec une moyenne de 0.33 sur les six enfants) et la durée moyenne d’un réveil ne dépassait pas 5 minutes quel que soit l’enfant.
Les résultats finaux sont donc comparables à ceux obtenus avec la méthode d’extinction de base, mais semblent nécessiter plus de temps pour être atteints. De plus, même si les parents se soient dits satisfaits de la méthode, ils l’ont néanmoins qualifiée d’ « assez stressante ». Si la méthode est perçue comme stressante, les parents risquent de l’abandonner avant qu’elle ait produit ses effets. Par ailleurs, cette méthode est plus compliquée à mettre en oeuvre que l’extinction de base. Ces éléments, pris ensemble, ont conduit les auteurs de l’étude à conclure que l’extinction de base doit généralement être préférée à l’extinction graduée de type I (Lawton et collaborateurs, 1991). Il aurait toutefois été intéressant de tester l’extinction graduée de type I sur un plus grand échantillon et avec un groupe contrôle, mais je n’ai pas trouvé d’autre étude publiée que celle de Lawton et collaborateurs, en tout cas pas sur des nourrissons de 6 à 12 mois.
Extinction graduée de type II
Méthode également appelée : extinction progressive, réconfort contrôlé, pleurs contrôlés, méthode 5-5-5 ou 5-10-15, « ferbérisation ».
En anglais : gradual extinction, controlled comforting, controlled crying, ferberizing, progressive delay responding, checking.

« I am waiting » par George Hodan
Cette seconde variante de la méthode d’extinction est beaucoup plus répandue que la précédente et a été beaucoup plus étudiée. Dans cette méthode, les parents ignorent les pleurs nocturnes pendant des intervalles de temps prédéfinis. Par exemple (Leeson et collaborateurs, 1994), si le bébé pleure, qu’il ou elle n’est pas malade et qu’il est l’heure de dormir, les parents attendent 2 minutes avant d’aller brièvement le ou la rassurer. Cette brève période d’attention parentale consiste à réconforter l’enfant pendant 15 secondes à une minute, avec un minimum d’interaction, sans sortir le bébé de son lit. Si les pleurs persistent, les parents attendent cette fois 4 minutes avant de retourner réconforter le bébé. Le délai d’attente est ensuite augmenté à 6, puis 8, puis 10 minutes. Les parents continuent ensuite avec des intervalles de 10 minutes. Dans les rares cas où le bébé pleure toujours après une heure de réconfort contrôlé, les parents le prennent dans les bras, lui offrent de l’eau à boire et attendent qu’il soit calmé pour le recoucher. Ils recommencent ensuite la procédure de réconfort contrôlé en repartant de l’intervalle de 2 minutes. Si le bébé a besoin d’une tétée ou d’un biberon nocturne, ce repas est donné tôt dans la nuit et lorsque l’enfant ne réclame pas. Vers 11h du soir par exemple, les parents soulèvent doucement le bébé endormi et le nourrissent sans le réveiller complètement, puis ne redonnent pas d’autre repas nocturne.
La durée des intervalles entre les réconforts peut être adaptée à l’âge de l’enfant et à son tempérament, ainsi qu’au seuil de tolérance des parents. Ils peuvent ainsi attendre de plus en plus longtemps (2-4-6-8-10 minutes comme décrit ci-dessus, ou bien 5-10-15 minutes pour des enfants plus grands), ou bien utiliser une durée fixe (5-5-5 minutes).
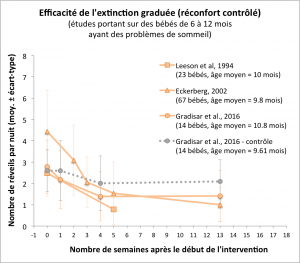
L’un des premiers tests de cette méthode portait sur un échantillon de 23 nourrissons australiens âgés de 8 à 12 mois et demi. Ces bébés se réveillaient en moyenne 2.48 fois par nuit avant l’intervention, mais plus que 0.78 fois après un mois d’extinction graduée (Leeson et collaborateurs, 1994). Des effets marqués ont donc été obtenus aussi rapidement qu’avec la méthode d’extinction de base.
Des résultats similaires ont été obtenus dans le cadre d’une étude un peu plus grande portant sur 67 nourrissons suédois âgés de 9.8 mois en moyenne (Eckerberg, 2002). Dans cette étude, le pédiatre Berndt Eckerberg a testé une variante de la méthode en deux phases, dans laquelle l’extinction graduée est utilisée seulement au moment du coucher pendant les deux premières semaines, puis à la fois lors du coucher et après les réveils nocturnes pendant les semaines suivantes. Après les deux premières semaines, 58 des 67 bébés avaient déjà moins de réveils nocturnes, bien que la première phase ne concerne que le moment du coucher. Après un mois, pour l’ensemble de l’échantillon, le nombre moyen de réveils par nuit était passé de 4.4 à 1.5.
Ces deux études souffraient toutefois de l’absence d’un groupe « contrôle », sans intervention. On ne peut donc pas exclure que l’amélioration observée soit simplement due à la maturation des enfants, puisque ceux-ci « vieillissent » un peu pendant l’intervention. Plutôt qu’une étude quasi-expérimental de type « avant-après » où tout le monde est traité, il faudrait un « essai randomisé contrôlé » dans lequel les patients sont répartis aléatoirement en deux groupes, l’un qui subit l’intervention et l’autre non.
En 2002, Harriet Hiscock et M. Wake, du Royal Children’s Hospital (Melbourne, Australie), ont réalisé un tel essai randomisé contrôlé, sur 156 nourrissons âgés de 8.75 mois en moyenne. Les 78 familles du groupe contrôle ont simplement reçu un feuillet décrivant les rythmes de sommeil normaux pour les nourrissons, tandis que les 78 autres familles du groupe intervention ont eu le choix entre l’extinction graduée et l’extinction avec présence parentale (voir ci-dessous pour la description de cette méthode). La plupart des familles, 77% pour être précise, ont choisi l’extinction graduée. La plupart des familles se sont conformées aux consignes d’intervention : 77% des familles du groupe intervention ont appliqué la méthode qu’ils avaient choisie « tout le temps ou la plupart du temps », 13% l’ont appliquée « approximativement la moitié du temps », et 10% seulement occasionnellement. L’analyse statistique a toutefois été menée sur l’ensemble des familles. Une telle analyse dite « d’intention de traiter » vise à tester si un traitement a un effet visible même si tous les patients ne s’y conforment pas. (Les analyses en « intention de traiter » tendent donc à être conservatives : pour que l’effet moyen du traitement reste significatif quand on le calcule en incluant les patients qui ont abandonné le traitement, il faut que le traitement soit particulièrement efficace sur les patients qui le suivent bien.) Les familles étaient par ailleurs libres de chercher de l’aide auprès d’autres professionnels pendant l’étude : 21% des familles du groupe contrôle l’ont fait, contre seulement 6% des familles du groupe intervention.
Deux mois après le début de l’intervention, 70% des problèmes de sommeil étaient résolus dans le groupe intervention, contre 47% dans le groupe contrôle, et les problèmes persistants étaient moins sévères dans le groupe intervention (Hiscock et Wake, 2002). Après quatre mois par contre, il n’y avait plus de différence significative entre les deux groupes. Plusieurs raisons sont possibles : les familles du groupe intervention ont pu cesser d’appliquer les méthodes, les familles du groupe contrôle ont pu commencer à appliquer une méthode (trouvée par leurs propres moyens), et les problèmes de sommeil ont pu spontanément régresser avec le temps.
En 2007, Harriet Hiscock et ses collaborateurs ont répliqué cette étude sur un plus grand échantillon de 328 nourrissons âgés de 7 mois. 154 familles ont été assignés au groupe contrôle, et 174 au groupe intervention, mais seulement 100 de ces 174 familles ont accepté de réaliser l’intervention (qui était sur la base du volontariat). Parmi ces 100 familles, 56% ont appliqué la méthode choisie « tout le temps ou la plupart du temps », et seulement 7% ne l’ont finalement pas du tout appliquée. Comme en 2002, l’analyse statistique a cependant été réalisée sur l’ensemble de l’échantillon initial, c’est-à-dire en prenant en compte les 174 familles du groupe intervention pour calculer l’effet moyen de l’intervention. Les familles étaient à nouveau libres de chercher de l’aide auprès d’autres professionnels : 21.1% y ont eu recours dans le groupe contrôle, contre 8.6% dans le groupe intervention.
Les mères du groupe intervention avaient des scores de dépression post-partum significativement inférieurs à ceux des mères du groupe contrôle, après 3 mois comme après 5 mois d’intervention.
Trois mois après l’intervention, donc quand les bébés ont eu 10 mois, les problèmes de sommeil étaient résolus pour 44% des familles du groupe intervention et pour 32% des familles du groupe contrôle. Deux mois plus tard, ces proportions étaient montées à 61% et 45% respectivement. Après ajustement en fonction de facteurs potentiellement confondants (statut socio-économique, niveau d’éducation, perception de la compétence de l’infirmière, et aide professionnelle additionnelle pour les problèmes de sommeil du bébé), le risque que le bébé ait encore un problème de sommeil à 10 mois était 42% plus bas dans le groupe intervention que dans le groupe contrôle. A 12 mois, ce risque était 50% plus bas. De plus, alors que les scores moyens de dépression postpartum étaient initialement identiques, les mères du groupe intervention avaient des scores de dépression post-partum significativement inférieurs à ceux des mères du groupe contrôle, après 3 mois comme après 5 mois d’intervention.
Etant donné que certaines familles du groupe intervention n’ont en fait pas appliqué de méthode d’entraînement au sommeil, et qu’inversement certaines familles du groupe contrôle ont cherché de l’aide professionnelle et ont donc pu finalement appliquer une méthode, il est remarquable que l’analyse statistique détecte quand même des différences marquées entre les deux groupes. Ceci suggère que la méthode d’extinction graduée (ou d’extinction avec présence parentale pour les quelques familles qui l’ont choisie) a été réellement efficace pour améliorer le sommeil des familles qui l’ont appliquée.

L’an dernier, Michael Gradisar, de l’université Flinders (Adelaide, Australie), et ses collaborateurs ont aussi mené un essai randomisé contrôlé pour deux méthodes incluant l’extinction graduée. L’échantillon était beaucoup plus petit que dans les études d’Harriet Hiscock, mais le plan expérimental avait l’avantage de ne pas mélanger plusieurs méthodes dans un même groupe « intervention », et de rapporter des mesures quantitatives de la qualité du sommeil, comme le nombre de réveils nocturnes, plutôt qu’une question en oui/non sur l’existence de problèmes de sommeil. 43 nourrissons, âgés de 10.8 mois en moyenne, ont été aléatoirement répartis dans trois groupes : le premier groupe (14 bébés) a suivi la méthode d’extinction graduée, le second (15 bébés) a suivi la méthode de réduction du délai d’endormissement, et le troisième (14 bébés, groupe contrôle) a simplement reçu un feuillet d’information sur les rythmes normaux de sommeil chez le nourrisson. L’extinction graduée a été mise en oeuvre selon les intervalles suivants :
| Nuit | 1ère attente | 2ème attente | 3ème attente | Attentes suivantes |
|---|---|---|---|---|
| 1 | 2 min | 4 min | 6 min | 6 min |
| 2 | 3 min | 5 min | 7 min | 7 min |
| 3 | 5 min | 10 min | 15 min | 15 min |
| 4 | 10 min | 15 min | 20 min | 20 min |
| 5 | 15 min | 20 min | 25 min | 25 min |
| 6 | 20 min | 25 min | 30 min | 30 min |
| 7 | 25 min | 30 min | 35 min | 35 min |
Après trois mois, le nombre de réveils nocturnes avait largement diminué pour les nourrissons du groupe extinction graduée, alors qu’il n’y avait pas de changement significatif chez ceux des deux autres groupes. Cela tend à confirmer qu’appliquer la méthode d’extinction graduée est plus efficace que de simplement attendre que les problèmes de sommeil disparaissent. Cependant, cette conclusion n’est basée au final que sur 23 nourrissons, faute de disponibilité des données de certains nourrissons dans chaque groupe.
Extinction avec présence parentale
Méthode également appelée : « camping » parental, estompement de la présence parentale.
En anglais : « camping out », parental presence fading, adult fading, shaping.

Dans cette troisième variante de la méthode d’extinction, le parent reste sur une chaise ou dans un lit dans la chambre du bébé pendant la procédure d’extinction. Il peut ensuite progressivement quitter la chambre (Galland et Mitchell, 2010). Par exemple, dans le protocole décrit dans (Skuladottir et Thome, 2003), le parent s’asseoit sur une chaise après avoir couché le bébé et ne quitte pas la chambre tant que l’enfant ne s’est pas complètement endormi(e). Le parent réduit progressivement le contact avec l’enfant au fur et à mesure des nuits : il ou elle va progressivement passer du toucher aux paroles réconfortantes sans contact physique, puis au regard bienveillant en silence, puis il ou elle va porter son attention ailleurs dans la pièce et enfin déplacer la chaise de plus en plus loin du lit. Une fois que l’enfant a appris à s’endormir sans la participation active du parent, le parent couche le bébé, quitte la pièce pendant quelques secondes, revient avant que le bébé ait commencé à pleurer et reste (passivement) dans la pièce jusqu’à ce que le bébé s’endorme. S’il ou elle se réveille pendant la nuit, le parent attend entre 1 et 3 minutes avant d’intervenir de la même manière que lors du coucher.
En 1997, Arna Skuladottir et Marga Thome, du Landspitali University Hospital et de l’Université d’Islande (Reykjavik), ont testé ce protocole sur 33 nourrissons, âgés de 11 mois en moyenne, qui se réveillaient 5.1 fois par nuit en moyenne (Skuladottir et Thome, 2003). En plus des instructions ci-dessus, les parents ont également reçu des informations sur la responsabilité qu’ils ont d’organiser l’environnement de sommeil de l’enfant, leur propre besoin de sommeil ininterrompu, l’impact des problèmes de sommeil sur les frères et soeurs et la vie de famille, l’impact des pleurs du bébé sur les parents, le risque plus élevé de mauvais traitements sur les bébés ayant des problèmes de sommeil sévères, l’individualité du bébé, et les rythmes de sommeil normaux à chaque âge. De plus, les parents ont reçu la consigne de réarranger le lieu de sommeil du bébé (par exemple en lui préparant une chambre bien à lui), de mettre en place des routines régulières pour les repas et les siestes, de favoriser une communication positive régulière avec le bébé à travers des interactions et des jeux, et de prendre du temps pour eux-mêmes, à travers des loisirs ou toute activité qui pourrait être bénéfique pour les parents et leur relation.
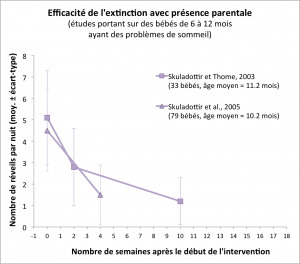
Après 10 jours de suivi de ces conseils et du protocole de « camping », le nombre de réveils nocturnes moyenné sur les 33 nourrissons est tombé de 5.1 (±2.2) par nuit à 2.8 (±1.8) par nuit. Deux mois plus tard, il était rendu à 1.2 (±1.1) par nuit.
En 2005, Arna Skuladottir et ses collaborateurs ont répliqué cette étude sur un échantillon plus grand de 79 nourrissons, âgés de 10.2 mois en moyenne et se réveillant en moyenne 4.5 (±1.9) fois par nuit. Le protocole était identique à celui de l’étude de 1997, à ceci près que les parents devaient en plus faire précéder le coucher du soir d’au moins 4 heures d’éveil (pour les bébés faisant deux siestes dans la journée) ou d’au moins 5 heures d’éveil (pour les bébés ne faisant plus qu’une seule sieste). Là encore, la fréquence moyenne des réveils nocturnes a diminué significativement, jusqu’à 1.5 (±1.4) réveil par nuit après un mois.
Réduction du délai d’endormissement
En anglais : bedtime fading.

« Time goes by », par Luca Florio | Flickr
La logique qui sous-tend la méthode de « bedtime fading » est assez simple : un bébé qui n’est pas fatigué ne va pas s’endormir facilement. Comme décrit ici, cette méthode procède en trois étapes :
Etape 1 : Trouver l’heure de sommeil naturelle du bébé. Il y a plusieurs façons de faire :
- Option (a): Tenir un journal du sommeil du bébé pendant quelques jours, en notant chaque soir l’heure à laquelle il s’est finalement endormi.
- Option (b): Coucher l’enfant à l’heure habituelle. S’il ne s’endort pas au bout de 15 minutes, retarder le coucher le 30 minutes le soir suivant. Inversement, s’il s’endort en moins de 15 minutes, avancer le coucher de 30 minutes le soir suivant. Ce processus est répété jusqu’à ce que le temps d’endormissement soit systématiquement de l’ordre de 15 minutes ou moins. Noter l’heure de coucher permettant cet endormissement rapide.
- Option (c): Coucher l’enfant à l’heure désirée. S’il n’est pas endormi au bout de 15 minutes, le sortir de son lit et lui permettre de jouer calmement pendant 30 à 60 minutes. Puis réessayer de le coucher. Répéter la procédure jusqu’à ce que l’enfant s’endorme en moins de 15 minutes. Noter l’heure de coucher permettant cet endormissement rapide.
Etape 2 : Pendant quelques jours, les parents couchent le bébé à son heure de sommeil naturelle, et établissent un rituel de coucher positif pour les 20 minutes qui précèdent. L’objectif est que le bébé associe progressivement le rituel avec l’endormissement.
Etape 3 : Chaque soir, les parents commencent le rituel du coucher et le coucher 15 minutes plus tôt que le soir précédent, jusqu’à atteindre l’heure de coucher désirée.
Cette méthode se focalise donc sur le coucher et ne prescrit donc pas d’action spécifique en réponse aux réveils nocturnes. On peut toutefois se demander si réduire le délai d’endormissement le soir ne pourrait pas aussi, par un effet secondaire opportun, réduire le nombre de réveils nocturnes.
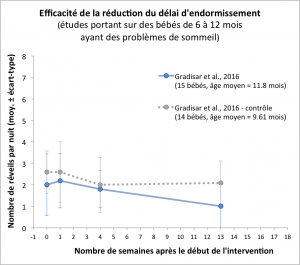
Dans l’essai randomisé contrôlé de Michael Gradisar et ses collaborateurs (décrit dans la section sur l’extinction graduée de type II), l’étape 1b de la méthode de « bedtime fading » a été testée sur quinze nourrissons âgés de 11.8 mois en moyenne. Ce groupe a été comparé à un groupe de 14 nourrissons ayant suivi la méthode d’extinction graduée et à un groupe contrôle de 14 nourrissons également, n’ayant pas subi d’intervention particulière. La méthode de « bedtime fading » et la méthode d’extinction graduée étaient toutes deux plus efficaces que l’absence de méthode pour réduire le délai d’endormissement. Toutefois, après un mois, le nombre de réveils nocturnes n’avait quasiment pas changé dans le groupe ayant suivi le « bedtime fading » : il était passé de 2.0 (±1.4) réveils par nuit à 1.8 (±0.86). En comparaison, dans le groupe ayant suivi l’extinction graduée, le nombre de réveils était passé en un mois de 2.8 (±1.3) réveils par nuit à 1.39 (±1.2). Dans le groupe contrôle, la variation était de 2.6 (±1.0) à 2.0 (±1.28) après un mois.
Cette étude suggère donc que l’extinction graduée serait plus efficace que le « bedtime fading » pour réduire le nombre de réveils nocturnes, probablement parce que le « bedtime fading » se focalise uniquement sur le moment du coucher. Cependant, comme souligné plus haut, cette conclusion n’est au final basée que sur un petit échantillon de 23 nourrissons (car les données de plusieurs nourrissons étaient manquantes après un mois). De plus, seule l’étape 1b de la méthode de bedtime fading a été testée. Il aurait été intéressant de tester le protocole entier, en incluant également les étapes 2 et 3.
Dans l’ensemble, l’extinction graduée de type II et l’extinction avec présence parentale semblent être les deux méthodes qui combinent acceptabilité par les parents, simplicité de mise en oeuvre et efficacité validée pour réduire le nombre de réveils nocturnes. Toutefois, davantage de recherche est nécessaire pour la classe d’âge 6-12 mois, car je n’ai pas pu trouver d’essai randomisé contrôlé portant sur un grand nombre de bébés, mesurant quantitativement les réveils nocturnes et comparant toutes les méthodes (sauf l’extinction de base, qui n’obtiendrait probablement pas le feu vert éthique de nos jours) dans des groupes séparés. Cette grande étude idéale serait cependant très difficile à réaliser, puisqu’elle demanderait beaucoup d’efforts à une population de parents déjà épuisés.
Références
Adair, R., Zuckerman, B., Bauchner, H., Philipp, B., & Levenson, S. (1992). Reducing night waking in infancy: a primary care intervention. Pediatrics, 89(4), 585-588.
France, K. G., & Hudson, S. M. (1990). Behavior management of infant sleep disturbance. Journal of Applied Behavior Analysis, 23(1), 91-98.
Galland, B. C., & Mitchell, E. A. (2010). Helping children sleep. Archives of disease in childhood, 95(10), 850-853.
Gradisar, M., Jackson, K., Spurrier, N. J., Gibson, J., Whitham, J., Williams, A. S., … & Kennaway, D. J. (2016). Behavioral Interventions for Infant Sleep Problems: A Randomized Controlled Trial. Pediatrics, 137(6).
Hiscock, H., & Wake, M. (2002). Randomised controlled trial of behavioural infant sleep intervention to improve infant sleep and maternal mood. British Medical Journal, 324(7345), 1062-1065.
Hiscock, H., Bayer, J., Gold, L., Hampton, A., Ukoumunne, O. C., & Wake, M. (2007). Improving infant sleep and maternal mental health: a cluster randomised trial. Arch Dis Child, 92, 952-958.
Lawton, C., France, K. G., & Blampied, N. M. (1991). Treatment of infant sleep disturbance by graduated extinction. Child & Family Behavior Therapy, 13(1), 39-56.
Leeson, R., Barbour, J., Romaniuk, D., & Warr, R. (1994). Management of infant sleep problems in a residential unit. Child: care, health and development, 20(2), 89-100.
Skuladottir, A., & Thome, M. (2003). Changes in infant sleep problems after a family-centered intervention. Pediatric nursing, 29(5), 375.
Skuladottir, A., Thome, M., & Ramel, A. (2005). Improving day and night sleep problems in infants by changing day time sleep rhythm: a single group before and after study. International journal of nursing studies, 42(8), 843-850.